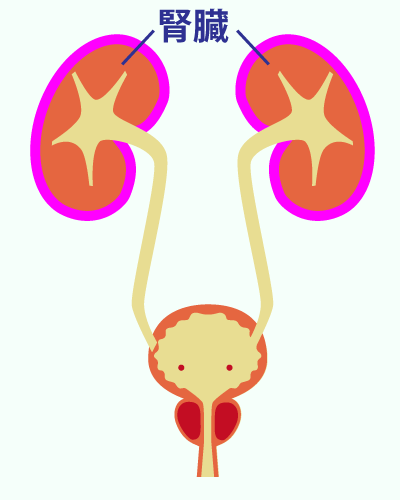
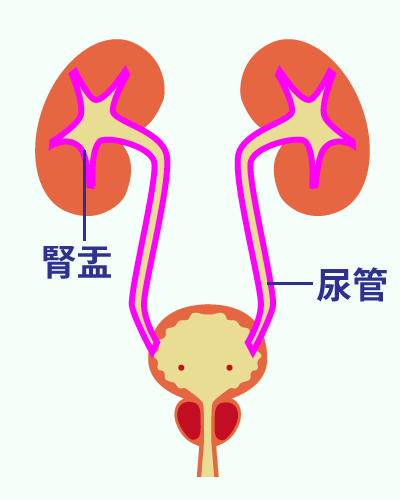
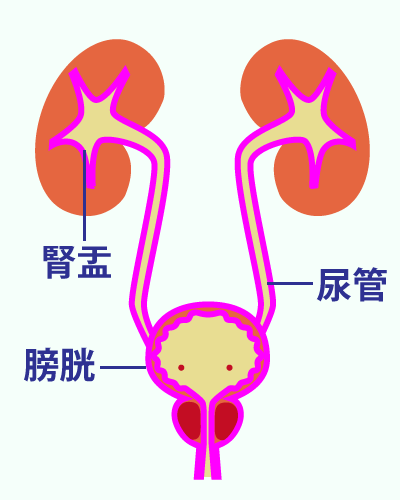
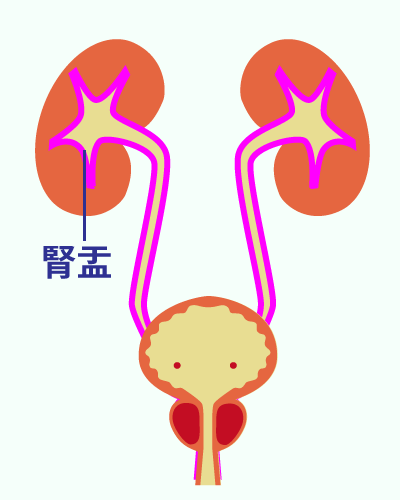
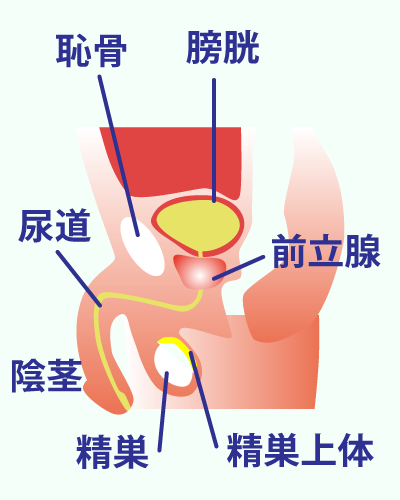
泌尿器科で扱う主な疾患
診療外来の方
診察外来、施設のご案内および当院で行う治療と疾患の説明です。
外来受付時間
地域に根ざし、笑顔であたたかくきめ細やかでこころのこもった応対を心がけております。
また、患者さまひとりひとりにあわせ、ふれあいの気持ちを大切にした、より良い看護に努めております。
| 受付時間 | 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日 |
|---|---|---|---|---|---|---|---|---|
| 8:00~11:00 | 8:30~12:00 | ● | ● | ● | ● | ● | ● 時刻注意 | 休診 |
| 13:30~17:00 | 14:00~18:00 | ● | 往 診 | ● | 手 術 | ● | 休 診 | 休 診 |
| ※都合により変更の場合があります。
※突発的な休診日の内容は、おしらせ(トップページ)をご確認下さい。 ※土曜日の診療時間は午前8時30分から、受付終了は午前11時半までになります。 |
||||||||
当院を受診される方

はじめて診療を受けられる方で、保険診療のご希望の方は健康保険証を必ずお持ち下さい。また、再診の方でも毎月最初の診察の日にご提示下さい。 また、初診時に診察券をお渡ししますので、次回から受付にご提示下さい。
スムーズなご案内のため、初診の方は、緊急とご紹介の場合を除き、受付終了時間の30分前までにご来院くださいませ。
ご来院時
| ご予約 | 受診時のご予約は不要です。そのままお越し下さい。 |
|---|---|
| お持ち いただくもの |
・健康保険証(月初めにも必要です) ・おくすり手帳 ・(他院からのご紹介の場合)ご紹介状 ・その他お問い合わせください |
| 駐車場 | 当院東側に30台分設置しています。 |
| その他 | 緊急の手術等、やむを得ず外来の患者様をお待たせする場合があります。 ご理解とご了承をお願いします。 |
診療外来のながれ
- 受付で症状を簡単にお伝え下さい。保険診療の方は保険証をご提示下さい。
- 問診表にご記入願います。(以前の治療内容、アレルギー、ご使用のお薬、常備薬、健康食品についてもなるだけ詳しくご記入下さい)
- 看護師による予診をおこないます。病状についてお気づきの点を看護師に告げて下さい。
- 必要に応じて尿検査を行います。
- 順番が来ましたら、診察室にご案内いたします。診察室や処置室などで適切な診断をおこないます。
- 診療後、会計がすみましたら、必要に応じて院外処方箋をお渡しいたします。
一般名処方加算
「一般名処方加算」とは、お薬の「商品名」ではなく「有効成分」を処方箋に記載することです。
当院では、患者様に適切に医薬品を提供するために、処方箋には、医薬品の「商品名」ではなく、有効成分を元にした「一般名処方」を実施しています。
これにより、特定の医薬品の供給が不足した場合であっても、患者様に必要な医薬品の提供がしやすくなります。
明細書発行体制等加算
当院では、医療の透明化や患者様への情報提供を積極的に推進してゆく観点から、領収書の発行の際に、個別の診療報酬の算定項目のわかる明細書を無料で発行しております。
明細書の発行を希望されない方は、受付はその旨をお申し出ください。
※基本的に全員の方に明細書の発行を行っております。
医療情報取得加算
- オンライン資格確認を行う体制を有しています。
- 正確な情報を取得・活用するためマイナ保険証の利用にご協力ください。
- 公費負担受給者証についてはマイナンバーカードでは確認できませんので、必ず原本をお持ちください。
医療DX推進体制整備加算
医療DXを通じた質の高い診療提供を目指しています。
- オンライン資格確認システムにより取得した医療情報を、診察室等で閲覧・活用できる体制を実施しています。
- マイナ保険証(マイナンバー保険証利用)を促進しています。
- 電子処方箋の発行や電子カルテ共有サービスなどの取り組みを実施してまいります。
令和6年6月1日
当院の医療設備
当院では、患者の皆様の迅速な治療と生活の質の向上のため、最新の医療設備を設置しています。
| 設備名称 | 写真 | 設備の説明 |
|---|---|---|
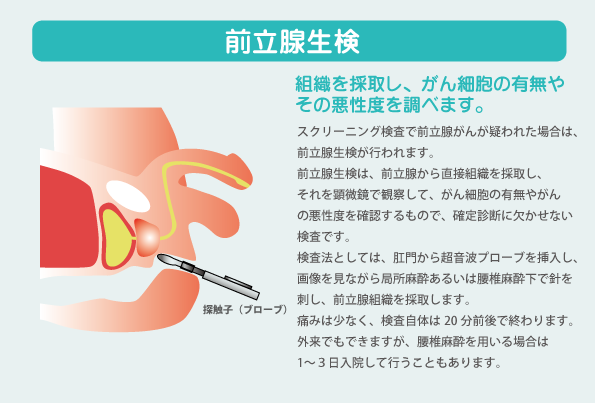
| 内視鏡室 経直腸 超音波検査系統的 前立腺針生検 |
|
膀胱鏡は軟性のもので、苦痛はほぼありません。超音波で前立腺の状態を確認した後、直腸内腔から直径約1.5 mmの針を前立腺に向かって約10箇所刺し、前立腺の組織を採取します(穿刺する数は患者さんによって異なります)。
検査は約10分程度で終了します。通常局所麻酔下に行います。 (参考)前立腺生検 |
| 超音波診断装置 |
|
超音波を対象物に当てて、その反射を映像化することで対象物の内部の状態を調査することのできる画像検査法の装置です。 |
| レントゲン室 |

|
清潔で安全なレントゲン室です。 |
| 手術室 |
|
豊富な経験のもと、内視鏡学や光学技術先進技術等を導入した手術を施行しています。 |
| AMS GreenLight HPSレーザーシステム |

|
従来に比べより高い安全性で、術後早期にカテーテル抜去が可能といった点があります。
多様な症例における安全性と有効性が数多く報告され、技術面において、他のレーザーシステムと異なります。 宮崎市内で初めての導入です。 |
当院で行う治療の内容の例
| 腎・泌尿器系 | 腎・泌尿器系領域の一次診療 | 一次診療とは常的な疾病を対象とする総合外来診療のことです。 |
|---|---|---|
| 膀胱鏡検査 | 細長い管の先にカメラと照明がついた器具を使って行う検査です。膀胱鏡検査では、膀胱内部を見ることができるように、膀胱鏡の管が尿道から膀胱へと挿入されます。 カメラからモニターに映像が映し出されることによって、医師が確認することができます。 | |
| 血液透析 | 透析療法についてを参照してください。 | |
| 膀胱悪性腫瘍手術 |
膀胱腫瘍は良性のものが少なく、ほとんどが悪性腫瘍、つまり膀胱がんということになります。膀胱がんの手術には大きく次の3つの種類があります。
|
|
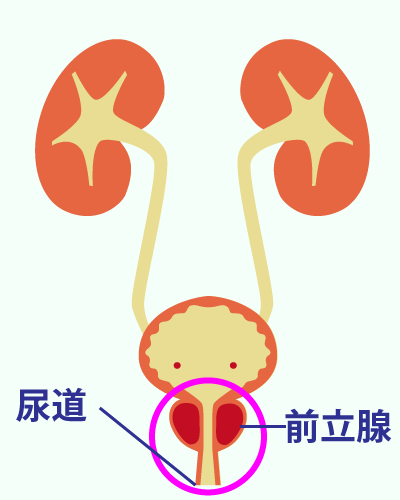
| 前立腺肥大症・感染症・がんの治療 |
前立腺は男性にのみ存在する器官で、前立腺液の分泌や精嚢から分泌された精嚢液を精巣で作られた精子と混合し精液を作り、射精における収縮や尿の排泄なども担っています。 |
|
| 尿失禁の治療 |
大きく別けると、次の4つに分類されます。
排尿日誌を数日間つけていただくこともあります。ほとんどの場合、検尿とパッドテスト、エコーによる残尿量測定といった身体に負担のない検査を行います。 【治療】 程度の軽い腹圧性尿失禁のときは、骨盤底筋体操で尿道のまわりにある外尿道括約筋や骨盤底筋群を強くすることで、かなりの改善が期待できます。 その他、ポリプロピレンメッシュのテープを尿道の下に通してサポートするという手術を行うこともあります。 |
|
| 緩和ケア | 医療用麻薬によるがん疼痛治療 |
厚生労働省の医療用麻薬適正使用ガイダンスにしたがって、がんの強い痛みを緩和します。
がんの痛みのような、強い痛みがある人が、医師の指導のもとで医療用麻薬を使用すれば中毒にならないということが、科学的に証明されております。
中毒になるかどうかには、脳内のドパミンという神経伝達物質(気分を高揚させる作用があります)が関与しています。 医療用麻薬の主な副作用は次のとおりです。
|
| がんに伴う精神症状のケア |
がんの療養中は、痛みや吐き気、食欲低下、息苦しさ、だるさなどの体の不調、気分の落ち込みや絶望感などの心の問題が患者さんの日常生活を妨げることがあります。 これらの問題はがんの療養の経過中、程度の差はあっても多くの患者さんが経験します。 今までのがん医療の考え方では、「がんを治す」ということに関心が向けられ、医療機関でも患者さんの「つらさ」に対して十分な対応ができていませんでした。 しかし、最近では、患者さんがどのように生活していくのかという「療養生活の質」も「がんを治す」ことと同じように大切と考えられるようになってきています。 患者さんを「がんの患者さん」と病気の側からとらえるのではなく、「その人らしさ」を大切にし、身体的・精神的・社会的・スピリチュアル(霊的)な苦痛について、 つらさを和らげる医療やケアを積極的に行い、患者さんと家族の社会生活を含めて支える「緩和ケア」の考え方を早い時期から取り入れていくことで、 がんの患者さんと家族の療養生活の質をよりよいものにしていくことができます。 |
|
| その他 | 在宅における看取り | ご希望の方は、在宅における看取りにおいて、スタッフ間の連携・協力のもと、以下のことを行います。
|
※治療内容は症状により最適な方法を選択しますので、必ずしも上記のままではありません
診療日カレンダー
2025年10月26日(日)
*** 本日は休診日(日曜日) ***
| 日曜祝日 | 午後休診 | 休診日 | 当番医 |
| ※日曜祝日は当番医の場合がございます。 | |||
| ※予定外休診の場合がございます。 | |||
| ※おしらせでご確認ください。 | |||
コラム
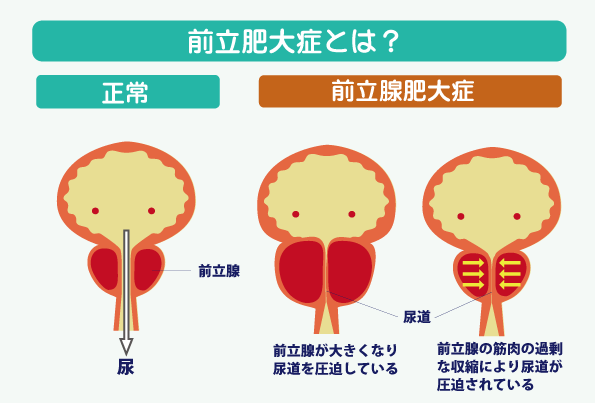
前立腺肥大症のチェック
前立腺肥大症の頻度は、年齢とともに増加します。組織学的な前立腺肥大は、30歳代から始まり、50歳で30%、60歳で60%、70歳で80%、80歳では90%にみられます。 しかし、前立腺の肥大と排尿症状を伴い、治療を必要とする、いわゆる前立腺肥大症の頻度は、その1/4程度と言われています。
前立腺が肥大する原因はまだはっきりとは解明されていません。しかし、「男性ホルモンの働き」が関与していることは間違いなく、中高年になって男性ホルモンを含む性ホルモン環境の変化が起こることにより、前立腺が肥大すると考えられています。
前立腺肥大症では、排尿症状(排尿困難をはじめとする、尿を出すことに関連した症状)、蓄尿症状(尿を貯めることに関連した症状)、排尿後症状(排尿した後に出現する症状)がみられます。
前立腺肥大症の問診では「国際前立腺症状スコア(IPSS)」という、質問票を使うことがあります。おおよその状態の把握ができます。個人でもチェックできるように作成しましたので、一度試してみて下さい。
過活動膀胱のチェック
おしっこが急にがまんできない、トイレが近い、我慢できず漏れてしまうことがあるなどの症状で悩んでいらっしゃる方は意外と多く、 40歳以上の男女の8人に1人が頻尿の悩みを持っていると言われています。つまり、日本で800万人もの患者さんがいらっしゃる計算になります。 この中で、半分の方はおしっこが漏れてしまう、いわゆる切迫性尿失禁であることがわかっています。
原因として「神経因性」と「非神経因性」がありますが、いずれにせよ今は「薬による治療」、「行動療法による治療」、「電気刺激による治療」など治療法も確立してきました。
下の『過活動膀胱自己チェックテスト』を試して下さい。現在のあなたの状態を数値で確認できます。
もしも症状があると判定されたら、医師に相談することをおすすめします。
慢性腎臓病(CKD)- eGFR(推算糸球体濾過量)のチェック
腎機能の指標として上記の血液中のクレアチニンが用いられますが、クレアチニンは、筋肉量に比例することから、男性の方が女性よりも高く、 子どもよりも大人の方が高くなります。またクレアチニンは、食事の影響や、腎臓以外の因子の影響を受けにくいですが、糸球体ろ過値(GFR)が だいたい2/3程度まで低下しないと基準値を 超えるような高値を示さないことがあり、そのため、早期の腎機能異常を見過ごしてしまうことがあります。
したがって、直接腎臓の機能(糸球体濾過量:GFR)を測定しますが、糸球体濾過量の検査は、とても複雑で時間を要するため、日常の検査では、 計算式によって算出されるeGFRを腎機能のスクリーニング検査として用いています。
eGFRは、血液中のクレアチニン量と年齢、性別などから算出されるため、性別や年齢が考慮されております。 下のボタンから血液検査のクレアチニン量などを入力してeGFRを計算することができます。
ただし、eGFRはあくまでも推定値ですので、診察上では、クレアチニンクリアランスやイヌリンクリアランスなどの腎機能を評価する検査と併せて評価します。
血液検査と慢性腎臓病(CKD)
腎臓は糸球体で血液をこし出して尿へ老廃物を捨て、体内を清浄に保つ「濾過器」のような臓器です。
腎臓の機能は、「老廃物を濾過する力」で評価しますが、それを直接測定することは簡単でないために、さまざまな評価方法を用います。(※参考)腎臓のはたらき
腎機能に関するおもな血液検査
| 血液検査 | 基準値 | 検査内容の説明 |
|---|---|---|
| 尿素窒素(BUN、UN) | 8.0~20.0mg/dl |
尿素窒素はエネルギーとして使われたタンパク質の燃えカスで、そのときに生じるアンモニアを無害化するために、二酸化炭素と結びついた結果できたものです。腎臓からろ過されて尿中に排出されます。血清成分からタンパク質を取り除いた残りである残余窒素の30~40%を占める成分です。
|
| クレアチニン(CRE) | 男性0.65~1.09mg/dl 女性0.46~0.82mg/dl eGFR値 90以上 |
筋肉中の物質からできる老廃物で、腎臓でろ過されたあと尿中に排出されます。このクレアチニンの量は、筋肉や運動量と関係しているといわれます。
血液中のクレアチニンの濃度は、腎機能をみる指標となります。
※(ご参考)eGFR(推算糸球体濾過量)について腎機能の指標として上記の血液中のクレアチニンが用いられますが、クレアチニンは、筋肉量に比例することから、男性の方が女性よりも高く、 子どもよりも大人の方が高くなります。またクレアチニンは、食事の影響や、腎臓以外の因子の影響を受けにくいですが、糸球体ろ過値(GFR)が だいたい2/3程度まで低下しないと基準値を 超えるような高値を示さないことがあり、そのため、早期の腎機能異常を見過ごしてしまうことがあります。 したがって、直接腎臓の機能(糸球体濾過量:GFR)を測定しますが、糸球体濾過量の検査は、とても複雑で時間を要するため、日常の検査では、 計算式によって算出されるeGFRを腎機能のスクリーニング検査として用いています。 eGFRは、血液中のクレアチニン量と年齢、性別などから算出されるため、性別や年齢が考慮されております。 下のボタンから血液検査のクレアチニン量などを入力してeGFRを計算することができます。 ただし、eGFRはあくまでも推定値ですので、診察上では、クレアチニンクリアランスやイヌリンクリアランスなどの腎機能を評価する検査と併せて評価します。 |
| 尿酸(UA) | 男性3.6~7.0mg/dl 女性2.7~7.0mg/dl |
細胞が壊れたりエネルギーの代謝によってプリン体という物質が分解されて生じた老廃物です。
尿酸といえば痛風の原因物質として知られていますが、尿管結石や腎障害の原因になることがあります。
|
| クレアチニン・クリアランス(CCR) | 70~156ml/分(酵素法) |
|
慢性腎臓病(CKD)について
慢性腎臓病(CKD)とは慢性に経過するすべての腎臓病を指します。
あまり耳にしないかもしれませんが、実は患者さんは1,330万人(20歳以上の成人の8人に1人)いる(*)と考えられ、
新たな国民病ともいわれています。
メタボリックシンドローム(生活習慣病)との関連も深く、誰もがかかる可能性のある病気です。
腎臓は体を正常な状態に保つ重要な役割を担っているため、慢性腎臓病(CKD)によって腎臓の機能が低下し続けることで、さまざまなリスクが発生します。
*エビデンスに基づくCKD診療ガイドライン2013(一般社団法人 日本腎臓学会)
| ■症状 |
|---|
※これらの症状が自覚されるときは、すでにCKDがかなり進行している場合が多いといわれています。 |
| ■CKDの診断-早期発見のために |
腎臓のはたらきは糸球体濾過量(GFR)という値で表します。GFRは糸球体で作られる原尿の量で、腎臓のはたらきを示します。GFRの数字が小さいほど 腎臓の尿を作る能力が低下しているといえます。なお、実際にGFRを計測するのは難しいため、通常は血清クレアチニン値と年齢から算出するeGFRが用いられます。 |
| ■CKDが進行すると |
※ある程度まで悪くなってしまうと、正常な状態への回復は難しいですが、生活習慣の改善、薬物治療で病気の進行を遅らせることが期待できます。
|
| ■CKDの予防と治療 |
|
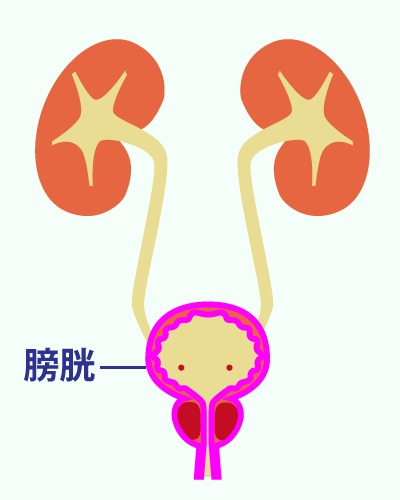
泌尿器科で扱うおもな疾患
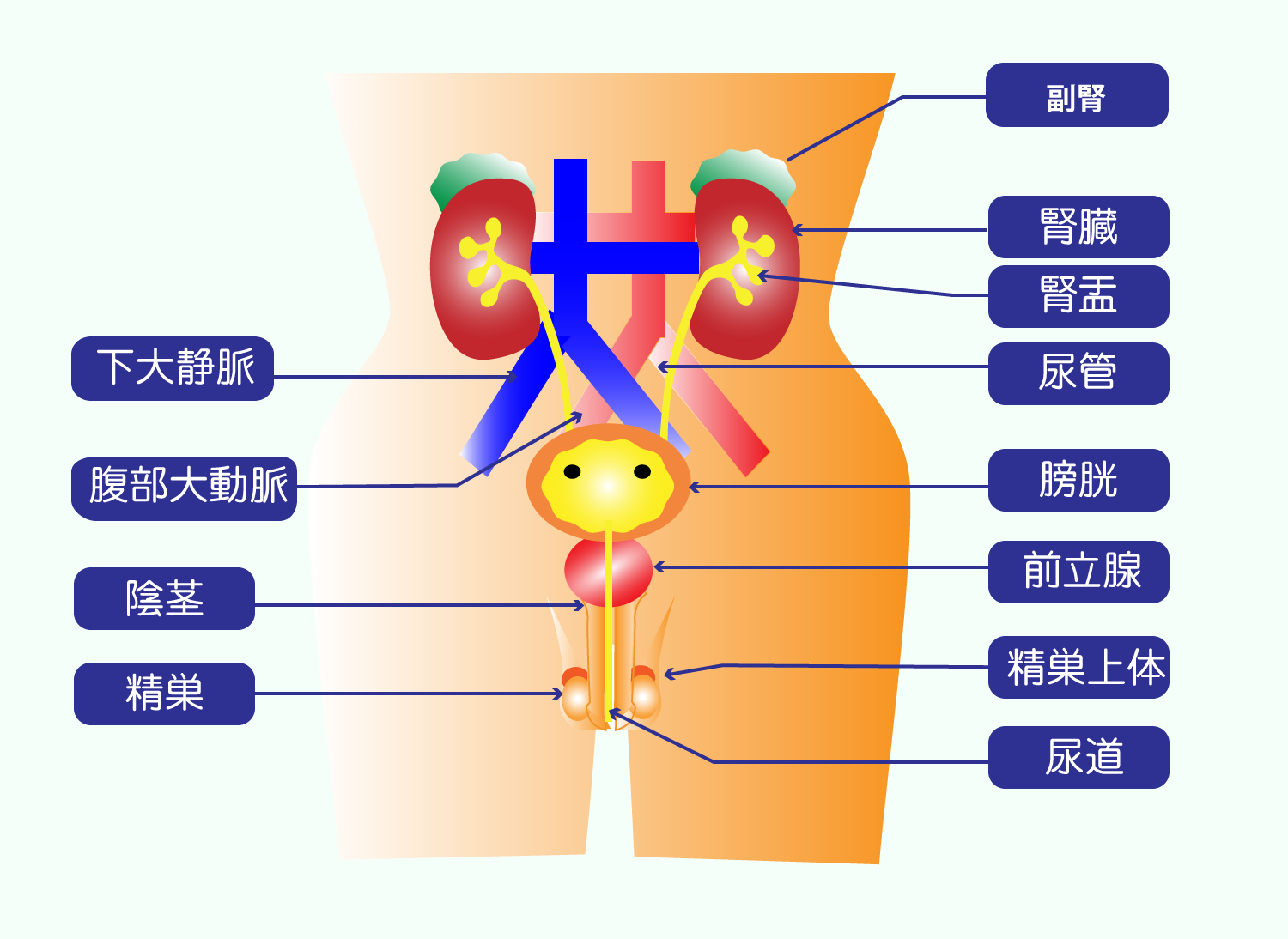 泌尿器科ではおもに腎臓、尿道、前立腺、膀胱等の尿路系と男性生殖器系の診療と治療をおこないます。
ここでは、泌尿器科でよく取り扱う疾患についての原因と症状、検査法と治療法についてごく簡単に説明します。
泌尿器科ではおもに腎臓、尿道、前立腺、膀胱等の尿路系と男性生殖器系の診療と治療をおこないます。
ここでは、泌尿器科でよく取り扱う疾患についての原因と症状、検査法と治療法についてごく簡単に説明します。
| ■女性泌尿器科 | ||
|---|---|---|
| 泌尿器科で取り扱う症状・疾患のなかで、特に女性に多く見られるものを取り上げます。泌尿器科というと男性専用で受診が難しいと思う方もいらっしゃいますが、お薬で治る症状も多くありますので、まずはお気軽にご相談ください。 | ||
| 盂腎炎 | 尿道が男性より短いこと、膣・肛門が外尿道口と近いことなどにより、(急性、慢性ともに)腎盂腎炎は男性より女性の方が多く発症します。 症状その他は上記(※腎盂炎の欄参照)のとおりですが、女性の場合は外陰部を清潔に保つことが重要となります。 | |
| 急性膀胱炎 | 原因のほとんどは、尿道から侵入した細菌の感染が原因で起こり、その多くは大腸菌によるものです。
とくに女性に起こりやすい病気です。
誘因としては、長時間トイレをがまん・性行為・過労などによる抵抗力の低下・ストレスなどがあげられます。
(※急性膀胱炎の欄参照)
【症状】
|
【検査】
|
| 過活動膀胱 | 膀胱炎と同じく女性に多く見られる症状です。 主に自覚症状に基づいて診断されますが、尿意切迫感(排尿したくて我慢がきかない状態)を自覚する場合、過活動膀胱の状態にある可能性があります。 排尿筋が過剰に活動することが、原因であり、神経因性と非神経因性に大別されます。 神経因性とは、神経になんらかの障害がある時にみられます。 非神経因性とは、前立腺肥大症などの下部尿路通過障害や加齢変化、骨盤底筋障害などで生じます。 (※過活動膀胱の欄参照) 【症状】
|
【検査】
【治療】 薬物療法と行動療法が主体です。 薬物療法
行動療法
|
| 切迫性尿失禁 | 急に強い尿意が起こり、トイレにたどり着く前にもれてしまうことがあります。 尿の回数が増えたり、トイレに行きたいと考えただけで尿がもれることもあります。 過活動膀胱(OBA)という病気の1つの症状です。 また、膀胱瘤や子宮脱などの骨盤臓器脱 が関係している場合があります。 |
【検査】
【治療】
|
| 腹圧性尿失禁 | お腹に力が入った時に尿が漏れてしまうのが腹圧性尿失禁です。女性の尿失禁の中で最も多い病気です。 骨盤底筋群という尿道括約筋を含む骨盤底の筋肉が緩むために起こり、加齢や出産を契機に出現したりします。 【症状】 下記の状況で尿漏れを起こします
|
【検査】
【治療】
|
| 骨盤臓器脱 | 出産経験のある女性の約4割が発症すると言われる病気で、骨盤にある臓器である子宮、膀胱、直腸などがだんだんと下がってきて、膣から体外に出てしまう病気をいいます。 脱出する臓器により、子宮脱、膀胱瘤、直腸瘤、小腸瘤、膣脱などに分かれ、これらが単独または同時に出現してきます。 【症状】 下腹部や膣の中にものが降りてきたような違和感や、入浴時に膣から丸いものがふれるというのが初期症状です。 |
【検査】 問診と内診台での診察を行います。わざと咳をしたり力んだりしていただき、骨盤臓器脱の種類や程度を確認します。
|
| ■小児泌尿器科 | ||
|---|---|---|
| 小児にみられる腎・尿管・膀胱・尿道などの尿路系疾患と、男児の精巣・陰茎や女児の外陰部の疾患など生殖器疾患を対象として診療します。 | ||
| 夜尿症 | 5歳を過ぎても週に2-3回以上の頻度で、少なくとも3ヶ月以上連続して夜間睡眠中の尿失禁(おもらし)を認めるもの 【検査】
|
【治療】 まずは、家庭での生活習慣改善を行います。
欠席がいじめのきっかけにならないよう、学校行事にはできるだけ参加させるようにします。 |
| 先天性尿路奇形 |
尿が作られる腎臓、尿の通り路の尿管や膀胱・尿道など尿路が、生まれながらに構造が異なり、機能異常を複合した病気です。 多くは腎尿路単独の異常である一方、複数の臓器異常の一つとして腎尿路異常を合併する奇形症候群も多くみられます。 自覚症状に乏しく、発見のためには超音波検査をはじめとする画像検査が必要になります。 |
【検査】
|
| 包茎 | 包茎(ほうけい)とは、陰茎(いんけい)を包んでいる皮の出口が狭いために、陰茎の先が出ない状態のことです。 これによって感染が起きたり、尿を出しにくくなったりすることがあります。 しかし、2次性徴とともに陰茎が大きくなり包茎が解消または仮性包茎状態になるので、 一般的には治療が必要になる可能性の方が低いといえます。 |
ただし、包皮口が極端に狭くて排尿するときに一度包皮に尿が貯まってから排尿するような現象を伴ったり、亀頭包皮炎を繰り返すような難症例になります。
※手術について、詳しくはご相談ください |
| 亀頭包皮炎 | 亀頭包皮炎とは、男性の亀頭や包皮に、細菌やカンジダが感染して炎症を起こす病気です。 陰茎の先端部分の亀頭と、亀頭を覆う皮膚の間に垢がたまり、そこに細菌が繁殖して炎症などが起こることが原因です。 【症状】
|
【検査】
【治療】
※手術について、詳しくはご相談ください。 |
| 神経因性膀胱 (2分脊椎) |
神経因性膀胱とは、神経のなんらかの異常が原因となって膀胱(ぼうこう)や尿道の機能に異常がみられる状態です。 2分脊椎症とは、生まれながらにして脊椎(背中の骨)の形成不全があり、また同時に脊椎の中にある脊髄の機能が障害を受けている先天疾患のひとつです。 【症状】
|
【検査】
【治療】
※手術について、詳しくはご相談ください。 |
| ■性感染症外来 | ||
|---|---|---|
|
「性行為で感染する病気」を総称して、性感染症(STI:Sexually Transmitted Infection)といいます。 ウイルス、細菌、原虫などが、性器、泌尿器、肛門、口腔などに接触することで感染します。 しかし、症状が軽かったり、なかったりすることもあり、気がつかない間に感染していることがあります。 早めの診断をおすすめします。 |
||
| クラミジア感染症 | クラミジア感染症は、クラミジア・トラコマチスという病原体が、性行為などにより粘膜に感染します。 【症状】
|
【検査】
|
| 淋菌感染症 | 淋菌感染症とは、「淋菌」という菌が原因となって発症する性感染症の1つです。 性行為(セックス、オーラルセックス、アナルセックス)などで粘膜に感染するため、とても感染しやすい病気の1つでもあります。 潜伏期間は2〜7日ほどで、感染部位は男性の場合は尿道や肛門、女性の場合は膣です。 【症状】
|
【検査】
|
| マイコプラズマ感染症 | マイコプラズマ感染症は肺炎や気管支炎を起こす病気ですが性感染症としても知られています。 【症状】
|
【検査】
|
| 梅毒 | 梅毒とは、梅毒トレポネーマという細菌が粘膜から感染することによって起こる病気です。 主な感染経路は性行為とされていますが、感染者の体液や血液に触れることによって皮膚の傷口や粘膜から感染するケースもあります。 【症状】
|
【検査】
|
| 尖圭コンジローマ | 尖圭コンジローマとは、性感染症の1つであり、性行為や性行為に似た行為によって感染します。 【症状】
|
【検査】
|
| 性器カンジタ症 | 性器カンジダ症は、一般的にカンジダ属の真菌(しんきん)というカビの一種によって起こる、性行為でうつる病気の1つです。 【症状】
|
【検査】
|
| ■メンズヘルス外来 (一部を除き自由診療) |
||
|---|---|---|
| 男性更年期障害,排尿障害などの男性特有の疾患の診断及び治療を プライバシーに配慮しつつ、きめ細かな問診・治療を行います。 | ||
| 勃起障害 (ED) |
勃起機能が低下することによって、起こる症状で、日本人男性に増えている症状としても知られています。 軽度の勃起障害では、たまには完全に勃起できる場合がありますが、 たいていは挿入できるほどの勃起に達しないか、あるいはまったく勃起しません。重度の勃起障害では、勃起することはまれです。 原因として、動脈が狭窄して血流量が減少する障害などが考えられます。 【症状】
大半の勃起障害の治療薬には、陰茎への血流を増加させる作用があります。 内服薬がほとんどですが、局所的に使用するものもあります。 |
テストステロン濃度が異常に低いため勃起障害が生じている場合は、 テストステロン補充療法が役立つことがあります。 陰茎への血流量を増やす他の薬とは違い、テストステロンはホルモン欠乏を修正します。
|
| 薄毛治療 (AGA) |
AGAとは、成人男性が発症する脱毛症のことで、徐々に薄毛・抜け毛が進行する疾患です。 男性特有の脱毛症で、額の生え際や頭頂部を中心に、髪の毛が細く抜けやすくなり、抜け毛が増え、頭皮が見えるほど薄くなる症状です。 【治療内容】
| 【治療期間・回数】
|
| 精管結紮 (パイプカット) |
パイプカットとは男性の避妊手術のひとつであり、正式には精管結紮術といいます。 両側の精管を切断することによって精巣から精液の中に精子が送り出されないようにします。 当クリニックではエキスパートによるパイプカットを行っております。 【治療内容】
|
【治療回数】
|
| 包茎手術 | 仮性包茎で心理的悩みを抱えている方が対象です。正式には環状切開術といいます。 当クリニックではエキスパートによる術後のデザインを充分考慮した手術を施行しています。 【治療内容】
|
【治療期間・回数】
|